2022年3月23日,四川省人民医院联合探因医学在Frontiers in Microbiology (IF: 5.64)期刊发表研究型文章。四川省人民医院潘灵爱教授、卢森教授和王艺萍教授共同担任通讯作者,四川省人民医院张晓勤和雷雨两位教授及探因医学谭筱醴为共同第一作者。研究提出了一种新的肺移植术后超早期(7天内)抗感染药物优化策略并证实了其有效性,为肺移植术后超早期抗感染工作提供了重要临床参考。

· 文 / 章 / 要 / 点
肺移植是各种终末期肺病患者的既定治疗方式。感染性并发症是肺移植受者不良预后和死亡的重要原因。目前临床通常使用广谱抗生素应对肺移植术后感染。此外,即使未出现感染症状,医院获得性细菌也大多是围手术期抗菌药物的预防靶点。这可能导致抗生素滥用和耐药问题甚至患者的肝肾损伤。
精准的病原体检测是进行精准抗感染治疗的前提,且前人研究提示肺移植术后超早期(7d内)抗生素的应用非常重要。传统病原体检测方法检测周期长、灵敏度低,已不能满足临床需要。宏基因组下一代测序技术(mNGS)敏感性高、受抗生素暴露的影响小,是一种有前途的病原体检测技术。
本研究提出了一种新的肺移植术后超早期(7d内)抗感染药物优化策略:将mNGS技术与传统方法相结合,肺移植术后即刻对包括供体和受体肺组织、受体肺泡灌洗液(BALF)等多个样本进行传统培养和mNGS病原检测,并以此作为重要依据进行早期抗感染策略调整。2名专业肺移植术后管理专家评价了此研究中用药调整策略对肺移植患者术后的影响,证明此策略临床应用有效率为90% (27/30)。
本研究证实了mNGS技术适用于肺移植患者术后抗菌药物使用方案的制订和调整,此多样本传统病原学检测联用mNGS调整用药策略对于肺移植患者术后预防和控制感染有效。此外,本研究发现BALF样本相较于供/受体肺组织样本在指导肺移植术后早期抗感染药物调整方面价值更高。本研究为肺移植术后超早期抗感染工作提供了重要临床参考。
· 研 / 究 / 流 / 程
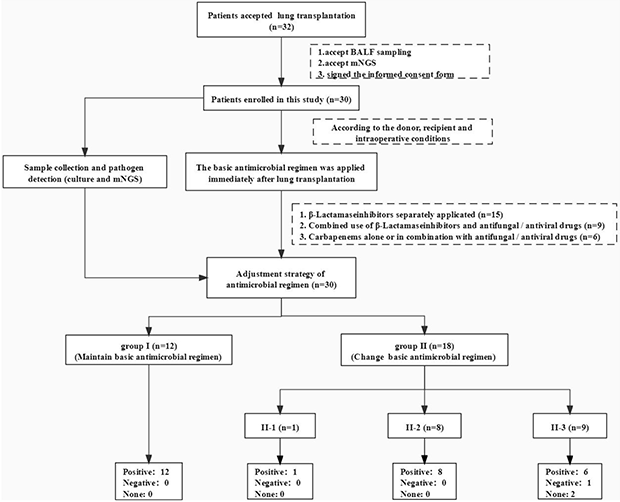
注:1) Ⅱ-1,因无感染迹象进行抗菌药物降阶梯治疗或简化抗感染方案;Ⅱ-2,无新发感染,但根据临床特点和病原体检测结果提前添加其他抗生素或替换原有抗生素;Ⅱ-3,出现新发感染,根据病原检测结果更换抗生素。2) 由2名专业肺移植术后管理专家对用药调整策略进行效果评价。Positive:术后1周内无新发感染或参照mNGS阳性结果调整用药后有效控制感染;Negative:有新发感染或即使根据mNGS报告优化用药策略后感染仍恶化;None:无法判断mNGS的作用或无法评估患者的感染状态。
· 主 / 要 / 结 / 果
| 患者临床特征
本研究纳入的30例肺移植患者中,男性26例(86.67%),女性4例(13.33%)。患者年龄分布在33-70岁之间,平均年龄为57.8±1.03岁。15例行单肺移植,15例行双肺移植。患者的原发病包括间质性肺病(50.0%)、慢性阻塞性肺疾病(46.67%)和矽肺(3.33%)(表1)。
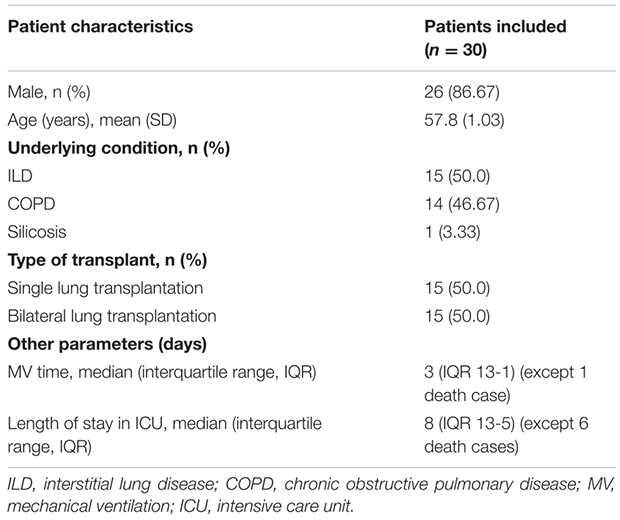
表1:30例肺移植患者的人口学和临床特征
| 与供体和受体肺组织相比,BALF样本的阳性率最高
肺移植后,对采集到的供体肺组织(26份)、受体肺组织(30份)和受者BALF(30例)等样本进行病原体培养和mNGS。结果发现,受者BALF检测阳性率最高(86.67%, 26/30)。根据检出结果,BALF样本的病原体培养阳性率仅为36.67%(11/30),其中9例(30%,9/30)培养出金黄色葡萄球菌、溶血葡萄球菌、多噬伯克霍尔德氏菌、乌尔新不动杆菌、肺炎克雷伯菌等细菌,仅有1例(0.33%,1/30)样本培养出真菌(近平滑念珠菌)。
通过mNGS从相同的BALF样本中检出了22种细菌,9种真菌,3种病毒,2种支原体,但供体和受体肺组织mNGS检出的病原体较少(图2)。结果提示,供体和受体肺组织样本可能与肺移植术后感染的相关性不高,BALF可能是肺移植术后病原体检测的最佳样本。
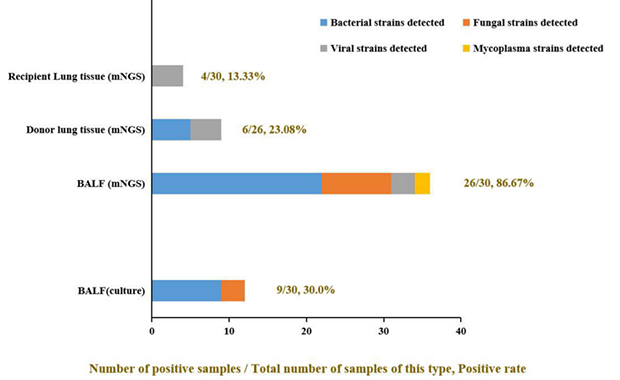
图2:不同类型样本培养和mNGS检出阳性率及检出病原菌的比例
| 本研究中BALF样本mNGS检出的病原体谱
通过mNGS在30份BALF样本中共检出22种细菌。其中革兰氏阴性菌占66.67%(20/30),主要包括嗜血杆菌、克雷伯菌、假单胞菌、不动杆菌、伯克霍尔德菌、拟杆菌、寡养单胞菌、肠杆菌等;革兰氏阳性菌占36.67%(11/30),主要包括葡萄球菌、肠球菌、养障体、棒状杆菌和放线菌等。在16.67%(5/30)的BALF样本种检出了念珠菌、青霉菌、莫氏黑粉菌、肺孢子菌等真菌;在4例(13.33%, 4/30)BALF样本中共检出2种病毒,分别为人巨细胞病毒和人疱疹病毒1。此外,还检出了微小脲原体(0.33%,1/30)和人型支原体(0.33%,1/30)等罕见病原体。这提示革兰氏阴性菌可能是肺移植术后应首先考虑的病原体。
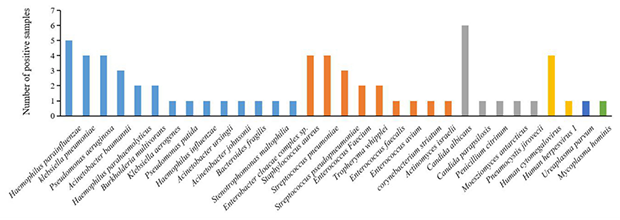
图3:BALF样本mNGS检出病原体谱
| 本研究中抗生素调整策略的有效性
本研究中患者应用的初始抗生素方案为:50%(15/30) 的患者单独使用β-内酰胺酶抑制剂,30%(9/30)的患者联合使用β-内酰胺酶抑制剂和其他抗真菌或抗病毒药物,其余患者使用碳青霉烯类(亚胺培南或美罗培南)替代β-内酰胺酶抑制剂。
根据培养和mNGS检测结果以及患者的临床指征调整初始抗感染方案。因其初始方案能在移植术后7天内全面覆盖病原体,40.0%(12/30)的患者维持最初的用药方案。其余60.0%(18/30)的患者接受了抗感染方案调整:
对1名患者的抗感染方案进行了简化,其初始抗感染用药方案是哌拉西林/他唑巴坦联合利奈唑胺。mNGS结果提示铜绿假单胞菌和恶臭假单胞菌为主要检出病原,因此停用利奈唑胺。该患者在干预后7天内无新发感染,表明调整策略有效。
有8名患者在术后7天内无新发感染,但肺移植管理专家根据患者临床指征和mNGS结果预测可能发生感染,故调整了其初始抗感染方案。调整策略在8个案例中均产生了积极的效果。
其余9名患者发生感染情况,因此主要针对mNGS结果中的可疑病原体调整了抗感染方案,对大多数患者进行了抗感染药物补充以应对可能的真菌或病毒感染。结果表明,大部分病例(66.67%,6/9)的调整策略起到积极作用;仅1例患者的感染未得到控制,调整策略失效;其余2名患者的用药调整未参考mNGS结果,因此无法进行策略效果评估。
根据肺移植术后管理专家的综合判断,使用本研究提出的肺移植术后早期抗感染策略优化方法,70.0%(21/30)的患者术后7天内未出现新发感染;6.67%(2/30)的患者情况好转;13.33%(4/30)的患者感染得到有效控制;3.33%(1/30)的患者感染加重;6.67%(2/30)的患者调整抗生素方案未参考mNGS报告。总体来看,该策略的有效率为90.0%(27/30)。因此,本研究的抗生素调整策略具有在临床肺移植管理中进一步应用的前景。
· 讨 / 论
本研究中,33.33%(10/30)的患者在术后1周内发生肺部感染,其中7例在术后72小时内发生感染,提示术后早期(7d内)肺部感染不容忽视。
本研究首次探索了不同临床样本病原体检测在肺移植术后抗感染方案调整中的价值,结果表明,BALF样本mNGS检测阳性率(86.67%)高于供体肺组织(20.0%)和受体肺组织(13.33%),提示BALF样本比其他临床样本在指导肺移植术后早期抗生素调整方面更有价值。
移植术后早期肺部感染的病原体组成复杂。本研究结果表明,肺移植术后患者BALF样本mNGS检出革兰氏阴性菌和革兰氏阳性菌的比例分别为66.67%和33.33%。这提示,当病原体未知时,革兰氏阴性菌是需要首先考虑覆盖的病原体。mNGS检出真菌阳性率为33.33%,提示肺移植术后要重视预防真菌感染。
许多中心采用的术后抗菌策略往往是为了广泛覆盖所有可能的病原体。本研究提出的肺移植后超早期(7d内)抗生素优化新策略,先给予患者相对窄谱的基本抗生素治疗方案,在术后2小时内将供体肺组织、受体肺组织以及BALF样本送检mNGS (同时对BALF样本进行病原体培养),获得病原体检测结果后,结合患者临床指征进行抗感染药物方案优化。结果表明,该策略的临床有效率为90%(27/30),这提示或许没有必要在肺移植术后早期进行大量广谱抗生素覆盖。此外,本研究提出的优化策略在不增加感染发生率、机械通气时间和ICU住院时间的同时,减少了术后抗生素的不合理使用。
· 文 / 章 / 总 / 结
在肺移植术后7天内,应用mNGS结合传统病原体检测方法和患者临床特征优化抗感染方案是有效的。对于接受肺移植的患者来说,术后超早期的BALF样本比其他临床样本在指导超早期抗感染药物调整方面更有价值。