尽管PCR和抗原检测等病原体特异性检测技术已取得部分进展,但仍然难以对脑炎患者进行准确诊断(约50%的脑炎患者病因未明)。对脑脊液(CSF)和脑活检组织中提取的RNA和DNA进行宏基因组下一代测序(mNGS)是诊断神经系统感染的新策略。mNGS可以无偏向性的同时检测DNA和RNA病毒、寄生虫、真菌和细菌等多种病原体的优势,使其能够帮助神经科医生鉴定众多原本鉴定不出的、罕见的、非典型的以及新发的病原。
本综述讨论了脑脊液mNGS在脑炎、脑膜炎脊髓炎等神经系统炎症患者中的技术优势和缺陷。分析了mNGS在当前诊断检测中的潜在适用性,为帮助神经科医生、内科、传染病、重症监护和风湿病学的其他专家决定是否以及何时进行mNGS,以及如何解释阳性或阴性结果提供指导性意见。
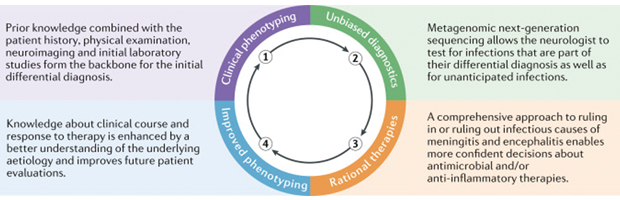
① 由于多种可能的感染性和自身免疫性原因,脑膜脑炎的诊断仍具有挑战性;② 脑膜脑炎的发病率和死亡率很高,需及时诊断和治疗;③ 经临床验证测试,mNGS可以帮助临床医生及时诊断神经系统感染性疾病;④ mNGS能提高被临床医生或常规检测遗漏的病原体的检出;⑤ 在需要间接检测(如,血清学)来做出诊断、或样本病毒绝对载量偏低的情况下,mNGS检测结果有待改进;⑥ 需要结合病例临床背景解读mNGS的结果。
脑炎、脑膜炎和脊髓炎的症状难以评估的原因众多。如,许多具有神经侵袭性的病原体都很罕见,导致临床医生对它们重叠感染的临床表现知之甚少,且对这些病原体进行单独鉴定也很困难。mNGS可以一次性识别所有神经系统感染性病原体(朊病毒除外),可避免进行多次靶向病原检测工作(如,PCR、血清学或抗原测试)。
免疫功能低下患者更易受到特殊神经侵袭性病原体的影响,这些病原体可能不在神经科医生标准诊断范围之内。此外,许多新出现和再次出现的病原体具有神经侵袭性潜力,包括埃博拉病毒、尼帕病毒、寨卡病毒和波瓦桑病毒等。例如,寨卡病毒在巴西传播了18个月后才被鉴定出来,24个月后才被确定是导致小头畸形和格林-巴利综合症病例激增的原因。由于此前在美洲从未发现寨卡病毒,也不知该病毒会导致胎儿大脑异常,所以当这些病例首次出现时,巴西医生没有理由检测病人是否感染寨卡病毒。鉴于mNGS是识别神经系统感染未知病原的潜在方法,它有可能诊断具有非典型临床表型和人口学特征的患者的感染。
此外,mNGS可在一定程度上帮助神经学家排除中枢神经系统感染,帮助对自身免疫性脑炎患者的快速诊疗。
仔细评估样本质量和采样时间,是决定能否进行mNGS或评价mNGS结果意义的重要考虑因素之一。mNGS通过检测病原体的DNA或RNA来识别病原体,如果样本中不存在病原体核酸,那么mNGS将无法检测到它。因此,慢性感染性脑膜脑炎患者(通常被认为出现症状超过1个月)可能有更长的时间窗口来获取含有微生物核酸的CSF样本。而对于急性病毒性脑炎患者,病毒可能只在发病的前几个小时或几天内出现在中枢神经系统。同样,如果CSF样本已在室温或4°C下存储数天,那么核酸(特别是RNA)可能已经降解,再进行mNGS可能会产生假阴性结果。
其他重要考虑因素包括:患者的抗菌素暴露情况、样本中病原体载量、样本保存方式等。
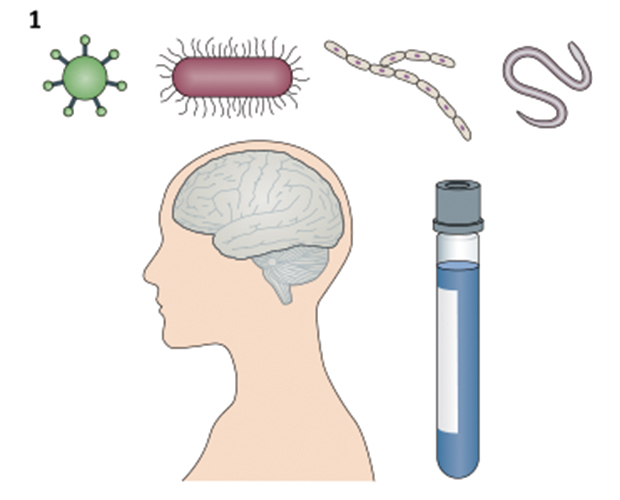
脑脊液或脑组织mNGS是识别神经系统病毒、细菌、真菌或寄生虫感染的重要工具
获取样本后,从微量(临床检测建议至少600微升)CSF样本中提取核酸进行测序。CSF中微生物载量通常很低。研究表明,CSF样本经离心后取沉淀提取核酸可提高胞内病原体的检出率,相反,从上清液中提取cfDNA可能更容易检测到病毒。此外,可通过改进提取方法(如,加温和磁珠法)提高真菌和分枝杆菌等病原体的检出率。
用获得的DNA或cDNA(RNA逆转录产物)构建文库后进行测序。面对mNGS产生的下机数据,要在过滤掉人类序列、低复杂、冗余和低质量序列之后,再与可靠的参考数据库进行比对注释。
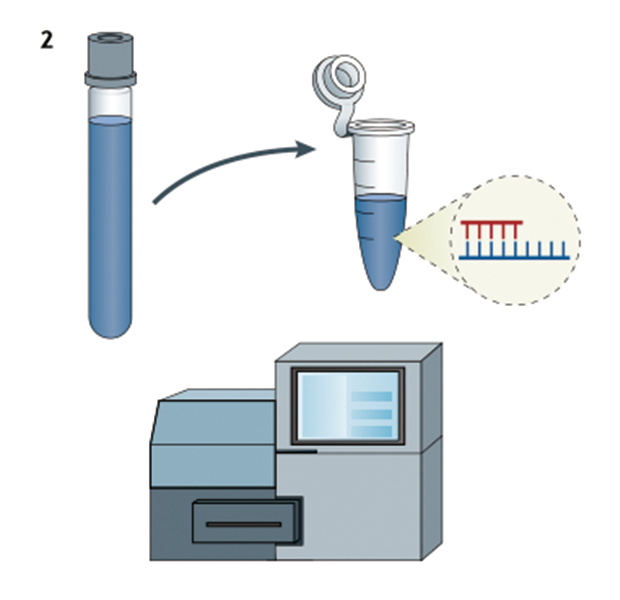
DNA和cDNA被提取并构建成文库以用于mNGS测序
拿到mNGS结果后,首先需要判断结果中哪些微生物是操作过程产生的污染,哪些才是真正的病原体。使用阴性对照和阳性对照来排除实验室中存在的、以及来自皮肤菌群的微生物是区分致病菌和污染菌的关键。mNGS确定的潜在病原体必须放在临床环境中综合分析,以确定它们是否与临床相关。
除鉴定特定的病原体之外,还可以通过拼接基因组信息及基因注释进行深层次数据挖掘,如耐药基因、致病基因或突变基因的分析等,从而追本溯源确定特定患者的感染是否与医院或其区域的疾病爆发有关等。
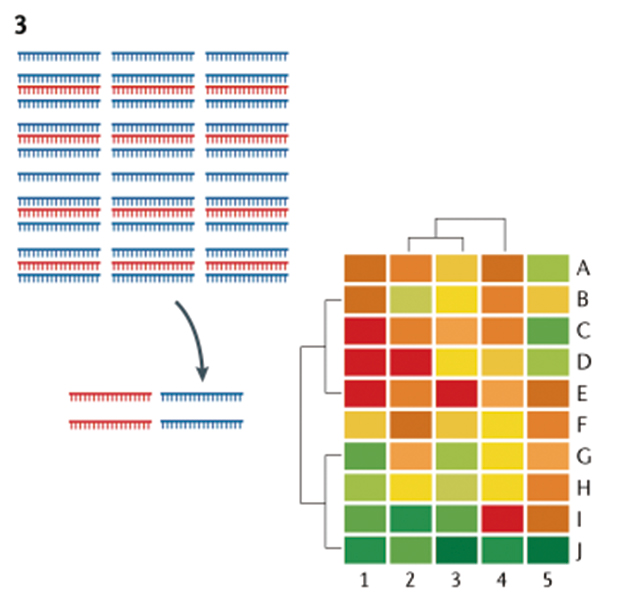
测序数据需经过生信分析鉴定出病原体、以及深入的功能或系统发育分析
根据 UCSF提供的多国临床CSF-mNGS数据表明,其敏感性为73–92%,特异性为96–99%。总体而言,在PDAID研究中,CSF-mNGS使感染诊断率提高了22%。mNGS与常规检测(即培养、抗原检测、免疫原性检测)比较,有80%的阳性符合率,阴性符合率更达到了98%。
部分研究表明,mNGS可能会改善健康结果,可能为医疗保健系统节省成本,尤其在接受过神经外科手术、危重疾病、感染艾滋病毒或接受过实体器官移植的患者中成本效益更高。在出现常规测试不易识别的特殊感染以及可用的脑脊液样本质量达标、处理与存储(无菌、无核酸)得当时,建议进行脑脊液mNGS。
列出检测到的、超过报告阈值的RNA或DNA病毒、寄生虫、真菌或细菌,为临床医生提供诊断参考
优势:① 可一次性检测出混合性感染:真菌、细菌、病毒和寄生虫;② 能够识别新发病原体;③ 临床应用越来越多;④ 能够识别以非典型方式出现或被忽视的常见病原微生物。
劣势:① 价格昂贵;② 环境污染可能会导致结果的假阳性;③ 因检测的是微生物核酸,因此对瞬时感染敏感度不高;④ 对低丰度病原感染或高人源背景的感染敏感度不高。
mNGS无偏向性的本质将有助于帮助神经科学家评估信息不完整的复杂临床病例,有助于揭示病原体神经系统感染的表现方式。充分了解技术的优势和缺点,对避免盲目服从技术至关重要,mNGS鉴定出的潜在病原体必须在医生获得彻底病史和检查的临床背景下进行解读。